郜玉兰医生的科普号
- 精选 早期食管癌的筛查
 郜玉兰 主治医师 河北省人民医院 消化内科暂无购买
郜玉兰 主治医师 河北省人民医院 消化内科暂无购买 - 医学科普 消化道粘膜下肿物术前准备及治疗方式
病人术前均须完善血常规、凝血功能、术前八项等,以及心电图检查、超声内镜,必要时完善动态心电图、超声心动图、肺功能检查,排除凝血功能障碍、严重心肺功能障碍等禁忌证,口服抗凝血药病人应停药至少7d,原发病高危风险病人需经专科医生评估酌情停药并参考相关指南。病人术前均须签署知情同意书,告知可能获得的益处和存在的风险以及术后需要追加外科手术等其他治疗的可能内镜下切除术方式1内镜圈套切除术2内镜黏膜下挖除术3经黏膜下隧道内镜肿瘤切除术4内镜下全层切除术
郜玉兰 主治医师 河北省人民医院 消化内科1人已读 - 医学科普 消化道粘膜下肿物有哪些,如何选择内镜治疗
消化道粘膜下肿物起源于消化道黏膜层以下各层(主要包括黏膜肌层、黏膜下层、固有肌层)的隆起性病变统称为粘膜下肿物食管粘膜下肿物中以平滑肌瘤最为常见,约占所有食管良性肿瘤的2/3,好发于食管中下段;胃是消化道粘膜下肿物最好发部位,且胃粘膜下肿物病理学类型较为复杂,以胃肠间质瘤、平滑肌瘤、神经内分泌瘤、脂肪瘤、异位胰腺较为多;在结肠中脂肪瘤最为常见;而直肠中神经内分泌肿瘤为主要的粘膜下肿物。通常直径<2cm的消化道粘膜下肿物没有明显的临床症状,多在常规内镜检查时偶然发现,但是随着病变不断增大,某些部位以及特殊组织病理学类型的粘膜下肿物可出现出血、梗阻以及转移等症状。消化道粘膜下肿物的诊治主要依据其组织学类型、位置、大小、症状及病人自身情况,包括定期观察、内镜治疗、外科手术切除。无淋巴结转移或淋巴结转移风险极低、采用内镜技术可以完整切除、残留和复发风险低的病变均适合行内镜切除。内镜切除过程中应遵循无瘤治疗原则,须完整切除肿瘤,且切除时应保证瘤体包膜完整。
郜玉兰 主治医师 河北省人民医院 消化内科3人已读 - 医学科普 慢性乙型病毒性肝炎抗病毒治疗适应症
对于血清HBVDNA阳性者,无论ALT水平高低,只要符合下列情况之一,建议抗病毒治疗:(1)有乙型肝炎肝硬化家族史或HCC家族史(B1);(2)年龄>30岁(B1);(3)无创指标或肝组织学检查,提示肝脏存在明显炎症(G≥2)或纤维化(F≥2)(B1);(4)HBV相关肝外表现(如HBV相关性肾小球肾炎等)(B1)。
郜玉兰 主治医师 河北省人民医院 消化内科5人已读 - 医学科普 慢性乙型肝炎的传播途径和预防
传播途径:HBV经母婴、血液(包括皮肤和黏膜微小创伤)和性接触传播。在我国以母婴传播为主,多发生在围生期,通过HBV阳性母亲的血液和/或体液传播。母亲的HBVDNA水平与新生儿感染HBV风险密切相关成人主要经血液和性接触传播,包括输注未经严格筛查和检测的血液和血制品、不规范的血液净化、不规范的有创操作(如注射、手术及口腔科诊疗操作等)和无防护的性行为等。HBV也可经破损的皮肤或黏膜传播,如职业暴露、修足、文身、扎耳环孔、共用剃须刀和牙具等HBV不经呼吸道和消化道传播。因此,日常学习、工作或生活接触,如在同一办公室工作(包括共用计算机等)、握手、拥抱、同住一宿舍、同一餐厅用餐和共用厕所等无血液暴露的接触,不会传染HBV。流行病学和实验研究未发现HBV能经吸血昆虫(蚊和臭虫等)传播预防保护易感人群:接种乙型肝炎疫苗是预防HBV感染最有效的方法。乙型肝炎疫苗的接种对象主要是新生儿,其次为婴幼儿、15岁以下未免疫人群和成年高危人群乙型肝炎疫苗全程需接种3剂,按照0、1、6个月的程序,即接种第1剂疫苗后,在第1个月和第6个月时注射第2剂和第3剂管理传染源:对首次确定的HBsAg阳性者,如符合传染病报告标准的,应按规定向当地CDC报告,并建议对其家庭成员进行血清HBsAg、抗-HBs和抗-HBc检测,对易感者接种乙型肝炎疫苗。HBV感染者的传染性高低主要取决于血液中HBV DNA水平,与血清丙氨酸转氨酶(alanineaminotransferase,ALT)、天冬氨酸转氨酶(aspartateaminotransferase,AST)和胆红素水平无关。慢性HBV感染者应避免与他人共用牙具、剃须刀、注射器及取血针等,禁止献血、捐献器官和捐献精子等,并定期接受医学随访;其家庭成员或性伴侣应尽早接种乙型肝炎疫苗。切断传播途径:大力推广安全注射(包括取血针和针灸针等针具),并严格遵循医院感染管理中的标准预防原则。服务行业所用的理发、刮脸、修脚、穿刺和文身等器具应严格消毒。若性伴侣为HBsAg阳性者,应接种乙型肝炎疫苗或采用安全套;在性伴侣的健康状况不明时,应使用安全套,以预防HBV和其他血源性或性传播疾病。对HBsAg阳性的孕妇,应尽量避免羊膜腔穿刺,以保证胎盘的完整性,减少新生儿暴露于母血的机会。
郜玉兰 主治医师 河北省人民医院 消化内科6人已读 - 医学科普 慢性便秘
便秘是一种常见的疾病,是一组(种)症状,表现为排便困难和(或)次数减少、粪便干结。排便困难包括排便费力、排出困难、排便不尽感、肛门直肠堵塞感、排便费时和需辅助排便。排便次数减少是指每周排便少于3次。慢性便秘高龄、女性有关,还与以下因素有关:需要做以下检查:1.排除器质性疾病 常规化验及结肠镜、CT、结肠钡剂造影 2.评估结直肠和肛门功能、形态结构 结肠传输实验 肛门直肠测压 排粪造影 球囊逼出实验
 郜玉兰 主治医师 河北省人民医院 消化内科暂无购买
郜玉兰 主治医师 河北省人民医院 消化内科暂无购买 - 医学科普 这个季节最常见的胃石症如何治疗?
胃石症是指不消化的团块状物质在胃内潴留,分为植物性、动物性、药物性、混合型胃石。这个季节最常见的胃石是空腹食用柿子、山楂、黑枣引起的。如何治疗呢?1.口服奥美拉唑1粒2/日,米曲菌胰酶片2粒3/日,5%碳酸氢钠10ml3/日2.胃镜下碎石术和取石术:一般是通过胃镜,应用碎石器将胃石碎成小块,术后口服碳酸氢钠,奥美拉唑,可溶解胃石,从肠道排出,由于内镜下操作器械精细,主要适用于体积小较软的胃石,若胃石较硬,超过10cm,内镜下操作困难,需外科手术,术后患者尽量避免进食或可食用较软的食物。3.手术切开取石:目的是通过手术取出胃石,一般用于胃镜下碎石失败及体积较大、质地较硬的胃石及出现并发症的患者,手术创伤较大,术中要注意探查胃有无溃疡和出血。
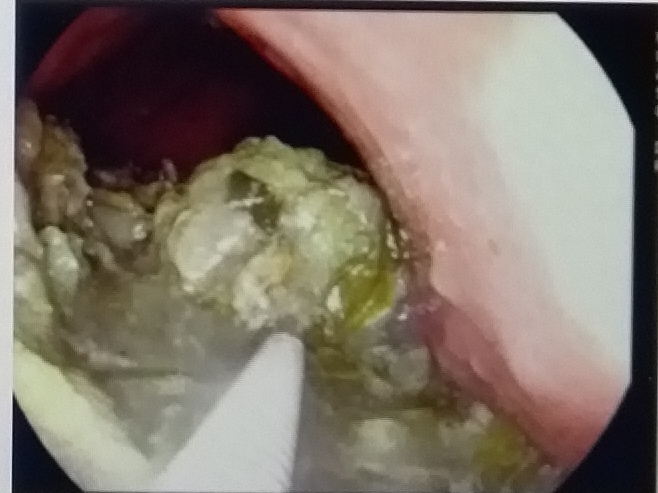 郜玉兰 主治医师 河北省人民医院 消化内科暂无购买
郜玉兰 主治医师 河北省人民医院 消化内科暂无购买 - 医学科普 胃食管反流病的辅助诊断方法
胃食管反流病(GERD)是指胃十二指肠内容物反流入食管引起反酸、烧心等症状。其国内患病率约为12.5%,是消化科常见病。 方法一:上消化道内镜检查 可用于初诊疑似GERD的患者(以了解是否有食管炎及其严重程度,同时结合病理活检结果排除肿瘤等疾病),也适用于出现报警征象的确诊的GERD患者。 内镜下可能的表现及GERD的分级: 正常:食管黏膜没有破损; A级:有1个或1个以上食管黏膜破损,长径5 mm,但没有融合性病变; C级:黏膜破损有融合,但
郜玉兰 主治医师 河北省人民医院 消化内科2人已购买 - 医学科普 无痛胃肠镜注意事项
无痛胃镜(肠镜) 所谓无痛胃肠镜检查,也就是麻醉胃肠镜,使用一种安全高效的镇静催眠药物,使患者在5―10秒钟内进入浅睡眠状态,全身放松后再进行胃肠镜检查,几乎感觉不到任何不适,检查完成后,很快清醒,在休息一段时间后即可离院回家了,整个过程大约需要20分钟左右。 无痛胃肠镜的适应症和普通胃肠镜检查基本相似,对于那些恐惧胃肠镜检查的患者,无疑是一个福音。 相比于普通胃肠镜,它具有以下优点: 首先无痛胃肠镜检查因患者处于睡眠状态,能很好的配合检查,使医生检查时间缩短,更容易到达敏感部位,有利于病情的诊断和治疗。无痛胃肠镜检查特别适应精神极度紧张恐惧者、对疼痛刺激特别敏感者、高血压、心脏病患者、老年人、不能自主配合检查的小儿患者。 适应证、绝对禁忌证、相对禁忌证、术前准备同普通胃肠镜。 特别注意的事项 由于使用的药物是一种中枢抑制剂,且在肝内代谢,患有严重呼吸系统疾病、心血管疾病、肝功能衰竭者以及一般情况太差者不宜作此项检查。 在检查前要详细解释,交代注意事项,磅体重,以准确计算药量,保持输液通畅; 在检查过程中注意观察患者呼吸、表情、心率、血氧饱和度等; 备好氧气、各种抢救器材及药物;检查完毕注意观察患者一般情况,完全清醒后方可离开。 检查后注意事项: 1.检查后3小时内需有人陪护。 2.检查后8小时内禁食辛辣食物,不能饮酒。 3.检查后8小时内不得驾驶机动车辆、进行机械操作和从事高空作业,以防意外。 4.检查后8小时内最好不要做需要精算和逻辑分析的工作。
郜玉兰 主治医师 河北省人民医院 消化内科8人已购买 - 医学科普 结肠镜检查的注意事项
二、结肠镜 结肠镜可以观察包括直肠、乙状结肠、降结肠、横结肠、升结肠、盲肠至回肠末端的肠道黏膜,主要用于诊断结、直肠炎症,良恶性肿瘤,息肉,憩室等疾病。 50-75岁结肠癌高危人群均需结肠镜检查 适应证: 原因不明的下消化道出血,包括便血和持续性便潜血阳性。 存在下消化道症状,如腹痛、腹泻、便秘、腹部包块、大便习惯改变等可疑结直肠疾病。 钡剂灌肠或影像学检查发现可疑病变不能定性。 炎症性肠病做鉴别诊断或需要确定病变范围、严重程度等以及治疗后的复查。 结直肠肿瘤术后或结直肠息肉切除术后的定期随访。 禁忌证: 除胃镜检查的禁忌证外,还包括肠梗阻、中毒性巨结肠、对肠道清洁剂成分过敏等情况。 检查前准备: 高血压患者检查当日早晨降压药物照常服用。糖尿病患者检查日晨暂停降糖药或胰岛素。 如需息肉切除,术前检查血液分析,凝血功能 检查前1天应低渣饮食(如稀饭、面条、面包、鸡蛋羹等),以提高肠道准备的清洁度,前1天晚餐后禁食 肠道准备: 由于过多的肠道残留物会在检查时影响医生的判断,因此肠道准备的目的在于清除肠道内容物,充分暴露肠道黏膜以便观察。 肠道清洁剂的种类方面,目前国内多用聚乙二醇电解质散、50%硫酸镁等清洁肠道。 服药后需来回走动,否则会影响清肠效果。 如有严重腹胀或不适,可放慢服用速度或暂停服用,待症状消除后再继续服用,可以观察大便性状判断肠道准备效果,若排出大便为清水样,说明肠道准备充分。 对于不能获得充分肠道清洁的患者,可以行清洁灌肠或再次进行加强的肠道准备。 检查后: 出现轻度腹痛、腹胀为正常现象,与检查时注入空气等操作有关,无需紧张。 若出现严重的腹痛、腹胀或便血,需及时就诊。 腹痛、腹胀等症状消失后即可进食、水,尽量食用软食,如稀饭、鱼类等,避免高纤维及辛辣食物。 结肠镜检查的并发症和风险主要包括穿孔、出血、感染、心律失常、心肌缺血、操作不成功及肠道准备过程中出现的水电解质紊乱等,但也都可以通过充分的术前准备和谨慎规范的操作尽量避免。
郜玉兰 主治医师 河北省人民医院 消化内科1人已购买





